
關鍵字搜尋
今年很火的生物製劑,哪些鼻竇炎患者適合用? | 史劍波教授鼻科系列科普
近年來,關於生物製劑治療控制不佳的 2 型慢性鼻竇炎伴鼻息肉(CRSwNP)的文獻不斷增多,正確理解生物製劑在疾病診療過程中的相關問題,已經成為每一個鼻科醫生必須面對的問題。現就相關問題做一個概要敘述。
治療靶點
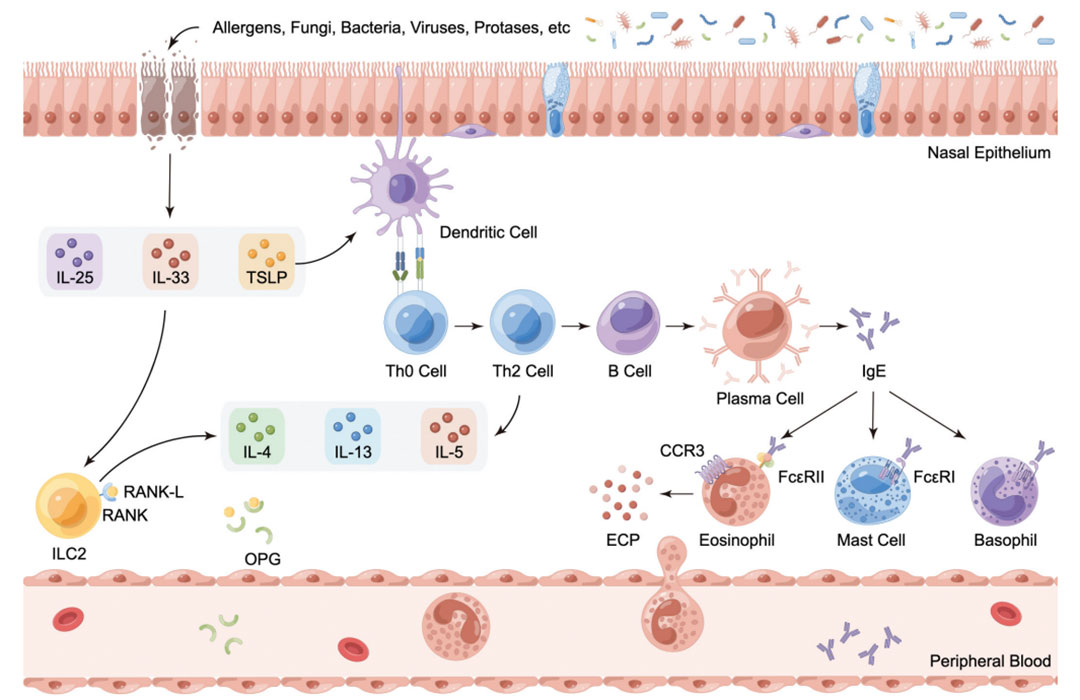
圖示. 涉及2型炎症性慢性鼻竇炎伴鼻息肉(CRSwNP)病理生理機制的主要細胞與分子,具有指導生物治療潛能的生物標誌物。縮寫說明:CCR3:C-C基序趨化因數受體3;CRSwNP:慢性鼻竇炎伴鼻息肉;ECP:嗜酸性粒細胞陽離子蛋白;IgE:免疫球蛋白E;IL:白細胞介素;ILC2:第2組先天淋巴樣細胞;OPG:骨保護素;RANK:核因數κB受體活化因數;RANK-L:核因數κB受體活化因數配體;Th:輔助性T細胞;TSLP:胸腺基質淋巴細胞生成素。
引用Zeyi Jin, Bing Yan, Luo Zhang & Chengshuo Wang (2025) Biological therapy in chronic rhinosinusitis with nasal polyps, Expert Review of Clinical Immunology, 21:4, 473-492, DOI: 10.1080/1744666X.2025.2459929
目前可及的單抗類型
1. 抗 IL-4Rα類
(1)度普利尤單抗(Dupilumab):抗IL-4受體α亞基的全人源單克隆抗體(IgG4型),抑制IL-4/IL-13信號傳導,抑制2型炎症通路。
*目前度普利尤單抗在中國內地獲批適應症暫未包含CRSwNP,我院已完成超適應症用藥備案用於治療CRSwNP,可為CRSwNP患者提供該藥物
*目前度普利尤單抗(達必妥)在中國內地獲批適應症暫未包含CRSwNP,我院已完成超適應症用藥備案用於治療CRSwNP,可為CRSwNP患者提供該藥物
(2)司普奇拜單抗(Stapokibart):國產生物製劑,原理同上。
*我院目前也可提供司普奇拜單抗(康悅達)

2. 抗 IL-5 類
(1)美泊利珠單抗(Mepolizumab):抗IL-5的人源化單克隆抗體,可與IL-5結合,阻止其與受體結合。減少嗜酸性粒細胞募集,活化與生長。
(2)瑞利珠單抗(Reslizumab):抗IL-5的人源化抗體(靜脈製劑,國內未上市);
(3)本瑞利珠單抗(Benralizumab):靶向 IL-5Rα,介導嗜酸粒細胞凋亡。
3.抗 IgE
奧馬珠單抗(Omalizumab):抗IgE人源化單克隆抗體,可與IgE結合,組織IgE與受體結合同時降低迴圈IgE水準,下調肥大細胞、嗜堿粒細胞活化,減少局部IgE 驅動的炎症。
4. 在研/即將上市
(1)特澤魯單抗(Tezepelumab):抗胸腺基質淋巴細胞生成素(TSLP)的人源化單克隆抗體),通過阻斷TSLP與其受體結合,從而減少嗜酸性粒細胞、IgE、IL-5、IL-13的產生。
(2)德莫奇單抗(Depemokimab):超長效抗 IL-5的單克隆抗體,具有增強的IL-5結合親和力,六個月給藥一次。
(3)來瑞組單抗(Lebrikizumab):靶向IL-13抑制劑,通過結合IL-13,有效阻止IL-13Rα1/IL-4Rα異二聚體複合物的形成,阻斷後續信號傳導。
(4)曲洛單抗(Tralokinumab):抗 IL-13的人源化IgG4單克隆抗體,阻斷其與IL-13受體的結合(Ⅲ期已完成,尚未獲批 CRS)。
(5)伊替匹單抗(Itepekimab):抗白細胞介素 - 33(IL-33)的人源化單克隆抗體,通過阻斷 IL-33/ST2 信號通路,阻斷下游炎症信號通路(正在III期進行中)。
關於使用適應症與用藥時機
2023年歐洲鼻竇炎與鼻息肉意見書(European Position paper on Rhinosinusitis and Nasal Polyps,EPOS)/歐洲過敏與呼吸道疾病研究與教育論壇(European Forum for Research and Education in Allergy and Airway Diseases,EUFOREA)指南指出,對於已接受鼻內鏡手術但仍存在雙側鼻息肉的CRSwNP患者,若同時滿足以下五項標準中的任意三項,即可考慮使用生物製劑治療:
1.有2型炎症證據[血嗜酸性粒細胞(blood eosinophil cells, BEC)≥0.15×10⁹/L或IgE≥100IU/mL或組織嗜酸性粒細胞≥10個/HPF]。
【關於血Eos≥0.15×10⁹/L作為2型炎症的marker,我們存在不同觀點,認為這個數值太低,已經低於正常人群血Eos的平均值,值得商榷】
2.口服激素治療≥2療程/年或長期(≥3個月)低劑量激素
3.生活品質顯著受損[鼻腔鼻竇結局測試(SNOT-22)≥40]
4.嗅覺顯著減退(嗅覺測試提示嗅覺缺失);
5.合併哮喘(需規律吸入激素治療)。
但如果出現下列幾種情況,我們覺得可以考慮優先使用生物製劑治療:
1.年齡過大,身體素質比較差;
2.疾病嚴重程度高:有嚴重心腦血管疾病、高血壓與糖尿病控制不佳、高度依賴口服抗凝藥物等基礎疾病患者;
3.對傳統治療反應不佳:對於糖皮質激素與手術治療效果不佳的難治性與重度慢性鼻竇炎伴鼻息肉患者;
4.心理素質很差或者心因性疾病,不願接受手術風險或沒有手術意願患者;
5.存在合併症:合併哮喘且需要定期吸入糖皮質激素;每年需口服糖皮質激素≥2個療程,或有全身性糖皮質激素禁忌證;
6.多次規範化鼻竇手術後疾病仍然復發的雙側鼻息肉患者;
7.部分高復發風險患者(如有手術相對禁忌症,息肉及炎症負荷大)可在手術前後考慮使用生物製劑,以提高手術效果、降低復發率;
8.高淨值人群。
生物製劑治療的療效評估
1.評估時間:應於6個月與12個月進行療效評估。
2.療效依據五項具體標準判定,包括:
(1)鼻息肉體積減小≥1分;
(2)口服激素使用頻率或手術需求減少;
(3)生活品質改善(SNOT-22 <40且改善超過最小臨床顯著差異(minimal clinically important difference,MCID);
(4)嗅覺改善(通過半客觀嗅覺測試);
(5)共病控制改善(通過特定共病評分達到MCID)。
若滿足4–5項標準為“優效反應”,2–3項為“中等反應”,0–1項為“無效反應”。若療效不佳,需重新評估診斷與可治療特徵,考慮更換生物製劑或行補救手術。
目前生物製劑研究評估
1.度普利尤單抗
度普利尤單抗是當前研究中療效最為全面且顯著的藥物之一,尤其適用於難治性CRS或術後復發者。度普利尤單抗可顯著降低鼻息肉評分、改善鼻部症狀(包括鼻塞與嗅覺減退)以及哮喘的控制水準,並持續在 24 周內起效,療效資料最長至兩年。
其對鼻息肉體積控制穩定,無論是否進行劑量減量(增加用藥間隔)均能維持療效。“個體化延長給藥間隔”在多數患者中是安全可行的,可在保證療效的同時減少治療負擔。對於部分早期反應不明顯的患者,持續治療一年以上仍有可能獲得顯著改善。
2.司普奇拜單抗
司普奇拜單抗在治療重度未控的CRSwNP時改善鼻息肉體積與鼻塞症狀方面顯著優於安慰劑,尤其在嗜酸細胞增多的患者中效果更明顯。
3.美泊利珠單抗
美泊利珠單抗適用于術後復發且伴有嗜酸性炎症的患者,在改善鼻塞與嗅覺方面具有一定作用。
4.奧馬珠單抗
奧馬珠單抗主要適用於吸入性激素控制不佳的患者,能夠顯著減少口服激素的使用及手術需求,療效總體為中等。
5.特澤普利單抗
特澤普利單抗作為新型抗TSLP生物製劑,起效時間早(第24周)且療效持續至52周,在改善鼻部症狀與生活品質方面具有顯著療效,對低BEC(<150細胞/μL)與高BEC(>300細胞/μL)患者均顯示出優於安慰劑的療效,後者的反應幅度約為前者的兩倍。
6.超長效抗IL-5製劑德莫奇單抗
德莫奇單抗通過年兩次給藥即可顯著改善鼻息肉評分與鼻阻塞症狀,並具有良好的安全性。
總體而言,根據文獻資料,抗TSLP與抗IL-4Ra類藥物在療效方面優於抗IL-5類與抗IgE類藥物,其在關鍵臨床研究中95%置信區間不與其他藥物重疊,提示其在控制CRSwNP炎症與改善症狀方面可能具有更大優勢。
在CRSwNP合併哮喘患者中,度普利尤單抗與美泊利珠單抗表現出雙重療效,不僅可改善鼻部症狀,同時有助於哮喘控制。
度普利尤單抗對CRSwNP合併NSAID-加重型呼吸道疾病(NSAID-exacerbated respiratory disease,NERD)患者與不合併NERD患者比較整體療效相似,但在鼻塞方面更具優勢。美泊利珠單抗在多種合併症下均有效,且鼻息肉為良好反應的標誌。
特澤普利單抗在伴鼻息肉的哮喘患者中可顯著減少急性加重頻率,而奧馬珠單抗在哮喘控制方面的療效則相對穩定,不受是否合併CRSwNP影響。BEC作為療效預測指標的價值日益突出。研究顯示,較高的基線BEC水準與度普利尤單抗與美泊利珠單抗治療後SNOT-22評分改善呈正相關。在將度普利尤單抗給藥間隔延長至12周的研究中發現,BEC較高者更易在減頻治療過程中失去疾病控制,而BEC較低者則更可能維持療效。
從安全性角度來看,單抗的潛在副作用包括:
1.血嗜酸升高多為一過性反應,罕見患者可能發生嗜酸性肉芽腫性多血管炎或嗜酸性肺炎,需警惕識別並及時干預。
2.關節痛與高尿酸血症。
3.繼發的寄生蟲感染風險。
應根據炎症內型、合併症與治療反應對患者採取個性化聯合方案,包括不同生物製劑的同步或序貫使用,手術與免疫治療等多種手段。在臨床實踐中,多種單抗作為圍手術期輔助治療能顯著改善鼻塞與嗅覺功能,或許可以聯合內鏡鼻竇手術(FESS)以提高療效。

臨床治療存在的困惑
生物製劑為CRSwNP的治療開闢了新方向,尤其在難治性或伴有合併症的患者中顯示出顯著療效。但在臨床實踐中,仍面臨適應證選擇、療程與停藥策略、療效評估標準、長期安全性、經濟可及性及個體化用藥等多方面困惑,需要更多長期隨訪、真實世界研究與前瞻性臨床試驗來解決。
1.適應證與用藥時機
目前多基於嚴重CRSwNP、伴有嗅覺障礙或哮喘、對手術或糖皮質激素反應不佳的患者,但缺乏更精確的分型與預測標準。是否應作為術前輔助、術後維持,還是僅用於手術失敗或復發病例,尚無統一共識。
2.療效差異
生物製劑存在明顯個體療效差異,並非所有患者均可獲益,部分患者僅呈現有限療效,甚至完全無效。
3.治療時程與停藥策略
多數臨床試驗觀察期為24–52周,但治療1年後長期維持是否必要、停藥後復發風險如何,還未完全明確。
4.安全性與耐受性
生物製劑整體安全性較好,但仍有注射反應、關節痛、嗜酸細胞升高等風險。長期使用的安全性資料有限,尤其是對免疫系統的長期影響。
5.成本與可及性
生物製劑價格昂貴,經濟負擔大,醫保覆蓋有限。如何在成本效益與患者獲益之間取得平衡,是臨床決策中的現實困境。
6.個體化與生物標誌物缺乏
目前缺乏可靠的生物標誌物預測療效與指導個體化用藥。EOS, FeNO、IgE、IL-5 等指標雖有一定提示價值,但尚未成為常規臨床工具。











 點擊WhatsApp諮詢/預約
點擊WhatsApp諮詢/預約